幼児期の子どもが5つの"食べる力"を育むことをめざし、基本的事項及び支援の方向性等を提示したはじめてのガイド「幼児期の健やかな発育のための栄養・食生活支援に向けた効果的な展開のための研究」の成果物として、2022年(令和4年)3月に発行された「幼児期の健やかな発育のための栄養・食生活支援ガイド【確定版】」の内容をご紹介します。 なお、このページの下段から、本ガイド(全文)をダウンロードすることができます。 ご活用ください。 はじめに 社会経済状況やライフスタイルが変化する中で、子育てを専ら家族に委ねるのでは、子育てそのものが大きな困難に直面することは多い。 「楽しく食べる子どもに~食からはじまる健やかガイド~」(平成16 年2 月)では、幼児期は、食への興味や関心がもてるように、食べる意欲を大切にして、食の体験を広げていく時期とされており、幼児期に育てたい“食べる力”として、次の5つが示されている。 ○ おなかがすくリズムがもてる ○ 食べたいもの、好きなものが増える ○ 家族や仲間と一緒に食べる楽しさを味わう ○ 栽培、収穫、調理を通して、食べ物に触れはじめる ○ 食べ物や身体のことを話題にする 幼児期の子ども1 人1 人がこれらの食べる力を育むためには、保健医療従事者や児童福祉関係者等が連携し、幼児の栄養・食生活について基本的事項を共有し、幼児や保護者への支援を効果的に進める必要がある。 一方、離乳(生後12~18 か月)後の幼児期の栄養・食生活について、科学的根拠に基づき、具体的な支援の方法を示したものはない。 そのため、幼児期における心身の発育・発達や基本的な生活習慣の形成などの特徴を踏まえ、適切な栄養摂取や食生活の支援について明示し、保護者への支援の充実を図る必要がある。 さらに令和元年に成育基本法が施行され、令和3 年2 月には成育医療等基本方針が閣議決定された。乳幼児期を含む子どもの健やかな成長等のために保育所、幼稚園等と家庭や地域等が連携した食育を推進することが明記された。 以上を踏まえ、本ガイドでは、幼児期の子どもが5つの"食べる力"を育むことをめざし、保健医療従事者や児童福祉関係者等が、幼児期の栄養・食生活支援を効果的に展開していく上で共有すべき基本的事項及び支援の方向性等を提示することをねらいとする。 具体的には、以下の内容を示している。 1) 幼児期の栄養・食生活等をめぐる状況(平成27 年度乳幼児栄養調査結果より) 2) 幼児期の栄養・食生活の課題及び把握すべき基本的事項 3) 幼児・保護者の栄養・食生活の課題改善のための支援の考え方と方向性 4) 幼児期の栄養・食生活支援の取り組み(好事例)の紹介 <本ガイド13ページの内容の一部抜粋> 4.幼児・保護者の栄養・食生活の課題改善のための支援の考え方と方向性 8割の保護者は、子どもの食事についての心配事を抱えているため、まず、そ心配事を尋ねて、保護者の声に耳を傾け、保護者の困り感に共感する。食事・食生活の支援の内容は、画一的ではなく、個々に合わせた支援を行う(図21)。 子どもの栄養・食生活の課題を改善するためにどのような支援が必要になるのか。 図22 に、子ども、保護者の課題に対応する支援者の活動の方向性(1)~(5)を示した。平成27年度乳幼児栄養調査結果から把握された課題については、文章中に下線を付してある。 また、巻末の資料1「乳幼児期における口腔機能の発達に対応した食の進め方」ならびに資料2「幼児期の子ども・保護者の栄養・食生活支援に関するQ&A」も参照されたい。 本ガイドの内容の一部を音声でお聞きになりたい方は、こちらから↓ 本ガイド(全文)を資料としてダウンロードしたい方は、こちらから↓
0 コメント
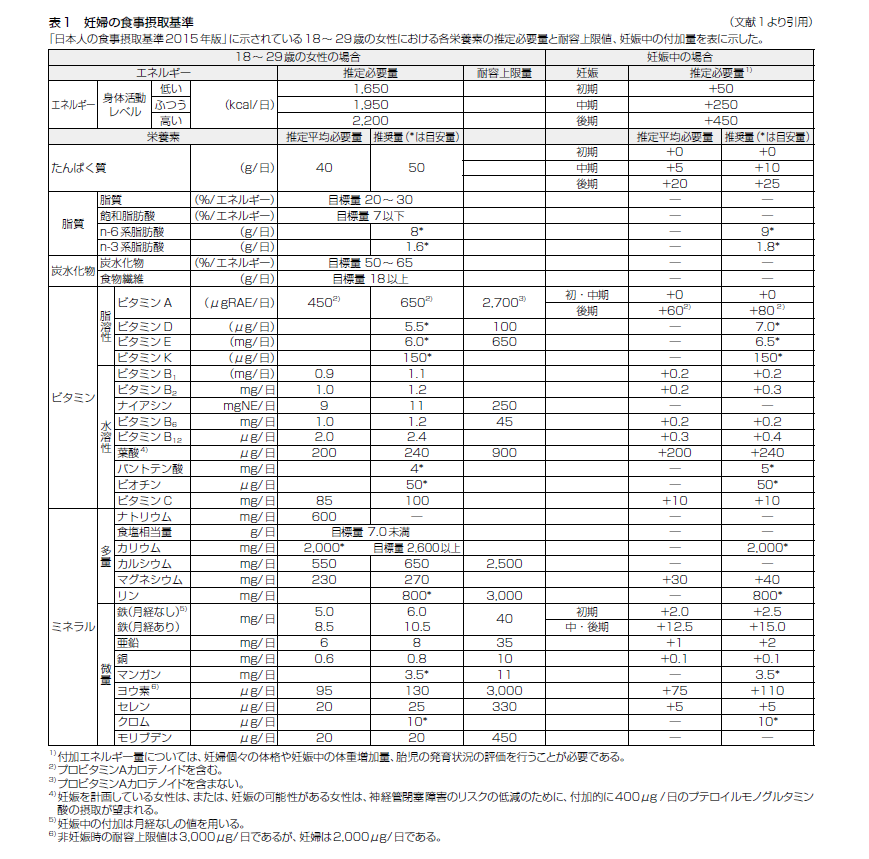
妊娠前からの栄養教育の必要性 妊娠時から産褥期における栄養管理の目的は、妊婦の健康と胎児の発育を守ることである。不足と過多の両方に注意が必要な栄養素もあり、妊娠前からの栄養教育が必要である。 <抄録> 妊娠時から産褥期における栄養管理の目的は、妊婦の健康と胎児の発育を守ることである。 通常、「日本人の食事摂取基準」を満たすような食生活が理想と言える。しかし、平成29年(2017年)の「国民健康・栄養調査」結果では、20歳代女性のやせ(BMI、18.5未満)の割合は21.7%と多く、カルシウム、マグネシウム、鉄は推定平均必要量を下回っている。 非妊娠時のやせや妊娠時の体重増加不良は、低出生体重児のリスクが高いことが知られている。また、胎児の発育に影響を及ぼす葉酸、ビタミンA、Dのように不足と過多の両方に配慮が必要な栄養素もあり、妊娠前からの栄養教育が必要である。妊娠を機に起こりうる病態や代謝異常には、妊娠悪阻、糖代謝異常、妊娠高血圧症候群などがあり、これらの患者には特別な栄養管理が必要となる。 今回、これらの妊婦の栄養サポートに関わるスタッフが知っておきたい栄養管理について概説する。 妊婦の食事摂取基準(日本人の食事摂取基準2015年版より) 体格区分別 推奨体重増加量(妊娠全期間)と1週間あたりの推奨体重増加量(妊娠中期~末期) 出典: 日本静脈経腸栄養学会雑誌(2019年 34巻 1号 p.3-6) <用語説明> *産褥(さんじょく)は、出産後の女性や産後の期間を指す日本の医学用語です。 具体的には、出産後の約6週間から8週間の期間を指し、この期間は母体が出産による身体的な変化や回復を遂げる時期と考えられています。 本特集記事の抄録を音声でお聞きになりたい方は、こちらから↓ 本特集記事の全文をお読みになりたい方は、こちらからダウンロードいただけます↓
第1章 妊娠中の貧血に関する検討近年の日本における周産期医療の問題点として、出生体重の減少と早産率の増加が挙げられています。 厚生労働省の統計によれば、出生体重が減少し、低出生体重児の割合が増加しています。同時に早産率も上昇しており、これらの要因が将来的に生活習慣病のリスクを増加させる可能性があります。 妊娠可能年齢の女性の痩せた状態が一因として考えられており、適切な栄養摂取が重要です。 研究は妊娠中から産後の栄養状態が児(赤ちゃんや子ども)の成長や母親の健康に及ぼす影響を解明し、産後うつの早期発見と治療にも貢献することを目指しています。 以下、第1章の内容の部分的な抜粋です。 第1 章では妊娠中の貧血に関して検討した。 日本では、妊娠中の貧血や鉄動態に対して基準値となるものがなく、日本産婦人科診療ガイドラインにも妊婦の貧血治療に関する記載は存在しない。 貧血は悪化すると胎児発育不全や早産の原因となることが報告されており、妊娠中の鉄動態を知り、適切な貧血治療をどの様にするべきかについて知りたいと考え検討を行った。 5. 第1 章 妊娠中の貧血に関する検討 5-1. 緒言 近年の日本における周産期医療の問題点として、出生体重の減少と早産率の増加があげられる。妊娠中の栄養状態が不良になると、児の成長や周産期予後に悪影響があると考えられており、妊娠中に適切な栄養を取る事は重要である(Sharma J A, etal., 2016)。母体の栄養状態として鉄に注目すると、出生体重の減少の原因の一つとして妊娠中の母体貧血の関連が報告されており、また貧血により早産傾向になる事も報告されている(Rahmati S, et al., 2020)。その他にも、産後出血(Owiredu W, etal., 2016)、常位胎盤早期剥離(Arnold D, et al., 2009)、心不全の発症やそれに伴う死亡率が上昇する(Reveiz L, et al., 2011)可能性があるなど、妊娠中の貧血は妊娠、分娩期の様々な異常と関連することが指摘されており、貧血に対して適切な治療が行われる事が望ましい。 栄養状態の悪い発展途上国のみならず、欧米諸国においても妊娠中のほぼすべての妊婦が鉄欠乏状態にあると言われているが(Nair M, etal., 2016)、日本人において妊娠中の鉄動態を調べた過去の報告はなく、妊婦の貧血についての明確な診断基準もない。WHO では全妊娠期間を通してヘモグロビン11g.0g/dL を貧血の定義としているが実臨床ではこれを参考にしているとは言えず、日本産科婦人科学会においても妊娠中の貧血治療に関するガイドラインが存在しないので、担当医の裁量により治療が異なるのが現状である。体内の鉄動態を把握する指標として、血清鉄、フェリチン、Total iron binding capacity(TIBC)などが使用される。血清鉄は、骨髄で発生中の赤芽球のヘモグロビンへの取り込みに利用できる輸送タンパク質であるトランスフェリンに結合した鉄を表し、フェリチンは正常な状態で体内に蓄えられた鉄を反映するタンパク質である(Larsson A, et al., 2008)。 これらの鉄代謝に関する指標を参考に、日本人における妊娠中の貧血、鉄動態の推移がどの様に変化するかを調べ、貧血の治療介入をする際の目安を作成する事を目的として研究を計画した。 5-5. 考察 今回の研究では健康な日本人女性の20%が妊娠後期に貧血を発症し、成人女性の正常値と比較すると妊娠中期以降に妊婦のほとんどが鉄欠乏である事が判明した。さらに妊娠初期のヘモグロビン値は、フェリチン、血清鉄、TIBC、TAST など鉄貯蔵状態と直接的に関連る指標よりも、妊娠後期に発生する貧血の予測因子として優れていることを示した。 妊婦の貧血は、血液希釈による生理的な変化であり、それは分娩時の出血の際に鉄喪失量を減らし、また血栓症の発症率を減らすことに寄与していると考えられている。しかし、妊娠中の貧血は、75%は鉄欠乏性貧血で(Sifakis S, et al., 2000)、分娩時出血増加、早産、低出生体重、敗血症、母体死亡、周産期死亡のリスク上昇など、母児の双方にとって複数の有害な結果と関連しているとする報告もある(Owiredu W, et al., 2016; ArnoldD, et al., 2009; Reveiz L, et al., 2011)。妊娠28 週における貧血と分娩時の出血量には強い関連があるともされ(Kavle A, et al., 2008)、一般には妊娠中の貧血の予防が推奨されている。 今回の検討では妊娠後期のヘモグロビン値により貧血群と非貧血群に分けて分娩週数や出生体重などの周産期予後を比較検討したが、ここには有意差は見られなかった。これは、今回の検討では正常な妊婦の鉄動態がどの様に変化するのを見る事を目的としており、36週未満の早産で出産した妊婦や、妊娠初期からヘモグロビン11.0g/dL 未満の妊婦を除外した影響と思われる。WHO は、公衆衛生上の問題として妊娠中の鉄欠乏と貧血の重要性を強調している(WHO, 2001) 。 今回の研究では、FIGO が推奨する出産時のヘモグロビンが10.0 g/dL 未満(FIGO, 2019) を妊娠後期の貧血の定義として使用したが、もしWHO が推奨する妊娠中のヘモグロビン11.0 g/dL 未満を貧血とみなすと、妊娠後期の健康な日本人女性の半数以上が貧血になる事や、221 人(96%)はフェリチン 30ng/mL 未満であった事を考えると、鉄分を多く含む食事の積極的な摂取や鉄剤内服を妊娠早期から勧める事が臨床的に重要であると考えられた。スウェーデンの妊婦における研究では、血清鉄は26~348μg/dL が正常範囲とされており、フェリチンは3~129ng/mL が正常範囲とされている(Larsson A, et al., 2008)。今回の研究では、妊娠中期の血清鉄の中央値と範囲は、71(9-239)μg/dL、フェリチンは6.7(1.2-128)ng/mL であり、日本の妊婦は鉄欠乏状態である可能性がある。他に鉄欠乏状態を評価するものとして、血清鉄とTIBC を用いてTSAT(血清鉄/TIBC×100)を算出した。TSAT が20%未満であることは、ヘモグロビン合成と赤血球産生のための鉄の供給が不十分である事を示している(Auerbach M, et al.,2016)。今回の研究では、妊娠中期の時点でTSAT の中央値は15%であり、多くの妊婦が鉄欠乏状態であったと考えられる。 妊娠中の鉄必要量は、妊娠初期の0.8mg/日から妊娠後期の7.5mg/日へと増加し、平均4.4mg/日となる(Zhang S, et al., 2009)。妊娠中期の時点で、健康な妊婦の90%以上でフェリチン値が30ng/mL 未満である事と、妊娠後期に必要量が増す事から、早期の鉄分補給が重要である事が示唆される。 また臨床現場ではフェリチンや血清鉄、TIBC などの鉄動態に関する指標が鉄補給の必要性を判断する基準として使用される事があるが、これらの採血を実施するにはcomplete blood count (CBC)に比べて費用がかさみ、結果が出るまで時間がかかるなど不利な点が見られる。 今回の検討では、すでに日本では妊娠中の検査項目として組み込まれており、費用を抑え、また迅速に結果が得られるヘモグロビン値によって妊娠後期の貧血を予測できる事を示唆しており、臨床において重要な指標となり得る。 さらにヘモグロビンの次に優れている指標としてはヘマトクリットとなっており、これもCBC で結果が得られる事から、有用な結果であると思われる。 ROC曲線から、ヘモグロビン12.6g/dLをカットオフ値とすると、感度83%で貧血を予測出来る結果が得られた。妊娠初期にヘモグロビンが12.6g/dL 未満であった妊婦115 人のうち39 人(34%)が妊娠後期に貧血を発症したのに対し、妊娠初期にヘモグロビンが12.6g/dl 以上であった116人のうち8人(6.9%)が妊娠後期に貧血を発症した。この結果は貧血のない妊婦であっても、妊娠初期にヘモグロビンが低ければ鉄補給を早期に開始する理論的根拠となり、貧血の頻度の減少に寄与する可能性がある。実際の臨床現場ではヘモグロビン12.6g/dLの妊婦に対して鉄剤を処方する事に抵抗を感じる医師が多いと思われるが、早期の経口鉄剤は鉄の貯蔵を改善し、貧血の発症を減少させることが示されており(Reveiz L. et al., 2011)、さらに妊娠中期で90%以上の人が鉄欠乏状態になっている事を考慮して鉄に関する栄養指導を行う必要があると思われる。 今回の研究では、北海道内の3 都市の患者を対象としており、北海道内の正常妊婦における鉄動態はほぼ判明したと思われるが、日本全国においてはどの様に推移しているかは不明であり、今後の検討課題と思われる。また36週未満の早産で生まれた症例や合併症妊婦、双胎などが除外されているので、今後の検討ではそれらの妊婦も含めた検討も必要である。 さらに、鉄分の補給をした場合に周産期予後がどの様に変化するかは不明なままであり、鉄剤投与の母体および新生児への影響を評価する臨床研究が必要と思われる。 出典: 妊娠中から産後の栄養状態が胎児と妊婦転帰に及ぼす影響の検討 北海道大学、博士(医学)、能代究氏、2023年3月23日 用語説明 *転帰(てんき)とは、疾患・怪我などの治療における症状の経過や結果のこと。 本内容を音声でお聞きになりたい方は、こちらから↓ 本学位論文の全文をお読みになりたい方は、こちらからダウンロードいただけます↓
|
Details
著者Natsuki アーカイブ
1月 2024
© Go Go Natural 2017-2023
|
||||||||||||||||||||




 RSSフィード
RSSフィード
